مشکل انعقادی دارم، آیا میتوانم جراحی مجرای اشکی انجام بدهم؟
خونریزی حین عمل چقدر خطرناک است؟
آیا مصرف داروهای رقیقکننده خون یعنی باید با اشکریزش کنار بیایم؟
اینها دقیقاً همان پرسشهایی هستند که بیماران پرخطر، قبل از هر تصمیم درمانی با خودشان مرور میکنند. جراحی اندوسکوپی مجرای اشکی، از نظر علمی یکی از مؤثرترین روشها برای درمان انسداد سیستم اشکی و ریزش اشک مداوم است؛ اما وقتی پای بیماریهای زمینهای، اختلالات انعقادی یا مصرف داروهای ضدانعقاد به میان میآید، مسیر تصمیمگیری دیگر ساده و خطی نیست.
در این بیماران، سؤال اصلی فقط «آیا جراحی لازم است؟» نیست، بلکه «آیا جراحی در این شرایط ایمن است؟» مطرح میشود. پاسخ به این سؤال نیازمند نگاه چندبعدی است؛ نگاهی که وضعیت عمومی بیمار، نوع اختلال انعقادی، شدت علائم اشکی، امکان کنترل خونریزی و حتی نوع بیحسی یا بیهوشی را همزمان در نظر بگیرد.
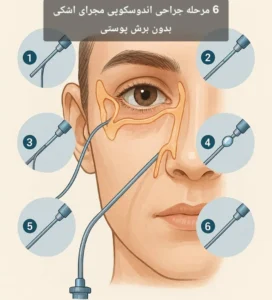
جراحی اندوسکوپی مجرای اشکی به دلیل ماهیت کمتهاجمی، نبود برش پوستی و امکان کنترل مستقیم میدان جراحی، در بسیاری از بیماران پرخطر میتواند گزینهای قابل بررسی باشد؛ اما نه برای همه و نه بدون ارزیابی دقیق. در این شرایط، تصمیم درست معمولاً حاصل همکاری نزدیک میان جراح، متخصص بیهوشی و در مواردی پزشک معالج بیمار است.
در این مقاله تلاش شده بهصورت مرحلهبهمرحله و پرسشمحور بررسی شود که جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر و دارای اختلالات انعقادی در چه شرایطی قابل انجام است، چه اندیکاسیونهایی دارد، چه محدودیتهایی باید جدی گرفته شود و چه ملاحظات تخصصی میتواند تفاوت بین یک درمان ایمن و یک تصمیم پرریسک را رقم بزند.
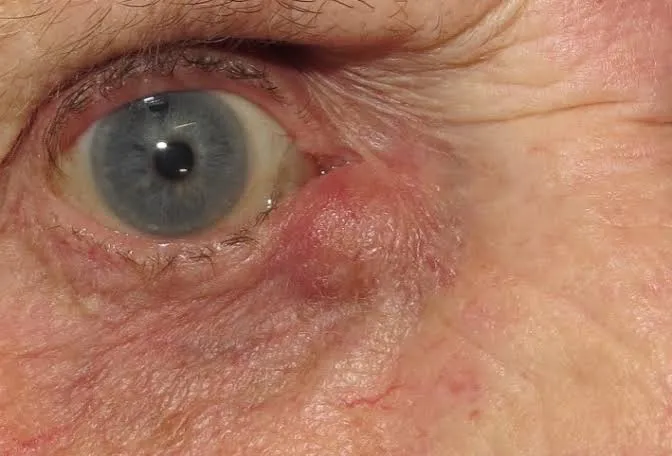
بیماران پرخطر در جراحی اندوسکوپی مجرای اشکی چه کسانی هستند؟
وقتی از «بیمار پرخطر» صحبت میکنیم، دقیقاً منظور چیست و چرا این موضوع در جراحی اندوسکوپی مجرای اشکی اهمیت پیدا میکند؟ در پزشکی، بیمار پرخطر به فردی گفته میشود که احتمال بروز عوارض حین یا پس از جراحی در او بالاتر از حد معمول است و همین موضوع تصمیمگیری درمانی را حساستر میکند.
در جراحی اندوسکوپی مجرای اشکی، این گروه معمولاً شامل بیمارانی است که دچار بیماریهای قلبی–عروقی پیشرفته هستند، سابقه سکته قلبی یا مغزی اخیر دارند، یا با نارسایی قلبی مواجهاند. بیماران مبتلا به بیماریهای ریوی مزمن مانند COPD شدید، دیابت کنترلنشده، سالمندان با وضعیت عمومی ضعیف و افرادی که دچار اختلالات انعقادی مادرزادی یا اکتسابی هستند نیز در این دسته قرار میگیرند. همچنین بیمارانی که داروهای ضدانعقاد یا ضدپلاکت مصرف میکنند، نیازمند بررسی دقیقتری پیش از جراحی هستند.
وجود این شرایط به این معنا نیست که جراحی اندوسکوپی مجرای اشکی ممنوع است؛ اما نشان میدهد که تصمیمگیری نباید کلی و یکسان باشد. در این بیماران، ارزیابی فردمحور، بررسی دقیق ریسکها و انتخاب آگاهانه روش جراحی و نوع بیحسی، نقش کلیدی در کاهش عوارض و افزایش ایمنی درمان دارد.
اختلالات انعقادی چگونه بر جراحی اندوسکوپی مجرای اشکی تأثیر میگذارند؟
اولین سؤالی که در ذهن بیمار شکل میگیرد این است:
آیا وجود اختلال انعقادی به معنی غیرممکن بودن جراحی اندوسکوپی مجرای اشکی است؟
پاسخ کوتاه این است: نه همیشه، اما بیتوجهی به آن میتواند پرخطر باشد.
اختلالات انعقادی ممکن است بهصورت مادرزادی، مانند هموفیلی یا بیماری فونویلبراند، وجود داشته باشند یا بهصورت اکتسابی ایجاد شوند؛ برای مثال در بیمارانی که وارفارین، داروهای جدید ضدانعقاد خوراکی (NOACها)، آسپرین یا کلوپیدوگرل مصرف میکنند، یا در افرادی که دچار بیماریهای کبدی هستند. این شرایط مستقیماً بر توانایی بدن برای کنترل خونریزی اثر میگذارند.
جراحی اندوسکوپی مجرای اشکی در محیط بینی انجام میشود؛ ناحیهای که بهطور طبیعی عروق فراوانی دارد. در چنین محیطی، حتی خونریزیهای بهظاهر خفیف میتوانند دید جراحی را محدود کنند، زمان عمل را افزایش دهند و احتمال بروز عوارضی مانند هماتوم، عفونت یا تنگی ثانویه دهانه ایجادشده را بالا ببرند.
به همین دلیل، در بیماران دارای اختلالات انعقادی، تصمیم به انجام جراحی اندوسکوپی مجرای اشکی بدون ارزیابی دقیق وضعیت انعقادی قابلقبول نیست. بررسی آزمایشهای انعقادی، شناخت نوع داروی مصرفی و برنامهریزی مناسب پیش از عمل، بخش جداییناپذیر از تأمین ایمنی بیمار و موفقیت جراحی محسوب میشود.
چرا جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر اهمیت ویژه دارد؟
سؤال اصلی اینجاست: وقتی بیمار پرخطر است، آیا میتوان درمان را به تعویق انداخت؟
در بسیاری از موارد، پاسخ منفی است.
در بیماران پرخطر، انجام جراحیهای کلاسیک همراه با بیهوشی عمومی میتواند با ریسکهای قابلتوجه قلبی، ریوی یا متابولیک همراه باشد. جراحی اندوسکوپی مجرای اشکی به دلیل ماهیت کمتهاجمی، نبود برش پوستی و امکان انجام با بیحسی موضعی، این فرصت را فراهم میکند که درمان مؤثر انسداد مسیر اشکی با فشار کمتری به بدن بیمار انجام شود.
از سوی دیگر، ریزش اشک مداوم، عفونتهای عودکننده کیسه اشکی و درد یا تورم گوشه داخلی چشم، مشکلاتی نیستند که بتوان همیشه نادیده گرفت. ادامه این وضعیت میتواند به کاهش جدی کیفیت زندگی، افزایش دفعات عفونت و حتی عوارض موضعی منجر شود.
به همین دلیل، در برخی بیماران پرخطر، انجام حسابشده جراحی اندوسکوپی مجرای اشکی میتواند منطقیتر و ایمنتر از عدم درمان باشد؛ البته به شرط آنکه انتخاب بیمار با دقت انجام شود و مراقبتهای پیش و پس از عمل بهصورت هدفمند مدیریت گردد. اینجاست که تصمیم درمانی از یک انتخاب ساده، به یک تصمیم آگاهانه و متعادل تبدیل میشود.
در چه شرایطی جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر توصیه میشود؟
سؤال اصلی این است: چه زمانی انجام جراحی، با وجود پرخطر بودن بیمار، توجیه علمی دارد؟
پاسخ زمانی مثبت میشود که فایده درمان بهطور منطقی از ریسکهای احتمالی پیشی بگیرد.
جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر معمولاً زمانی مطرح میشود که انسداد کامل مجرای نازولاکریمال وجود دارد و درمانهای غیرجراحی مؤثر نبودهاند. بیمارانی که دچار داکریوسیستیت مزمن یا عفونتهای عودکننده کیسه اشکی هستند نیز در این گروه قرار میگیرند، بهویژه اگر ادامه عفونت خطر گسترش موضعی ایجاد کند.
در بیمارانی که بهدلیل مشکلات قلبی یا ریوی کاندید مناسبی برای بیهوشی عمومی نیستند، امکان انجام جراحی اندوسکوپی مجرای اشکی با بیحسی موضعی اهمیت ویژهای پیدا میکند. همچنین زمانی که ریزش اشک مداوم باعث اختلال جدی در فعالیتهای روزمره یا شغلی بیمار شده است، مداخله جراحی میتواند یک انتخاب منطقی و قابل دفاع باشد.
چه زمانی جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر توصیه نمیشود؟
پرسش بعدی این است: چه شرایطی زنگ خطر را به صدا درمیآورد؟
در بیماران با اختلالات انعقادی شدید و کنترلنشده، انجام جراحی به روش اندوسکوپیک میتواند خطرناک باشد. همچنین بیمارانی که امکان قطع، تعدیل یا مدیریت داروهای ضدانعقاد را ندارند، نیازمند ارزیابی بسیار محتاطانه هستند.
وجود سینوزیت فعال، پولیپهای وسیع بینی، تومورها یا آناتومی بسیار پیچیده بینی میتواند ریسک خونریزی و شکست جراحی را افزایش دهد. در چنین شرایطی، تعویق جراحی یا انتخاب راهکارهای جایگزین ممکن است ایمنتر باشد.
ارزیابی پیش از عمل در بیماران پرخطر چرا تعیینکننده است؟
اینجا معمولاً این سؤال مطرح میشود: چطور میشود ریسک را کنترل کرد؟
پاسخ در ارزیابی دقیق پیش از عمل نهفته است. بررسی کامل شرح حال، داروهای مصرفی و انجام آزمایشهای انعقادی مانند INR، PT، aPTT و شمارش پلاکت، بخش جداییناپذیر این مرحله است. در بسیاری از بیماران، مشاوره با متخصص قلب، داخلی یا هماتولوژی نیز ضروری خواهد بود.
در برخی موارد، تنظیم موقت داروهای ضدانعقاد، استفاده از بریجتراپی یا تغییر دوز داروها میتواند خطر خونریزی را کاهش دهد، بدون آنکه بیمار در معرض خطر ترومبوز قرار گیرد. این تصمیمها همیشه باید بهصورت فردمحور و بر اساس ارزیابی ریسک فایده گرفته شوند.
چه نکات تکنیکی خطر جراحی را در این بیماران کاهش میدهد؟
سؤال کلیدی برای جراح این است: در اتاق عمل چه چیزی بیشترین اهمیت را دارد؟
کنترل دقیق خونریزی. استفاده از بیحسی موضعی همراه با وازوکانستریکتور، پایش مناسب فشار خون، ایجاد استئوتومی محدود اما کافی و حداقل آسیب به مخاط بینی، از اصول اساسی هستند.
حفظ دید اندوسکوپیک شفاف، اجتناب از دستکاری غیرضروری بافتها و تصمیمگیری آگاهانه درباره استفاده یا عدم استفاده از استنت سیلیکونی، میتواند احتمال عوارض حین و پس از عمل را بهطور محسوسی کاهش دهد.
نتایج جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر چگونه است؟
سؤال نهایی اغلب این است: آیا نتیجه ارزش این همه دقت را دارد؟
مطالعات بالینی نشان میدهند که در صورت انتخاب صحیح بیمار و رعایت اصول ایمنی، میزان موفقیت جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر تفاوت قابلتوجهی با جمعیت عمومی ندارد. اگرچه احتمال بروز عوارض خفیف مانند خونریزی پس از عمل یا تأخیر در ترمیم مخاط کمی بالاتر است، اما عوارض شدید نادر گزارش شدهاند.
جمعبندی نهایی
سؤال اصلی بیماران پرخطر این است: آیا با وجود بیماریهای زمینهای، درمان ایمن انسداد مجرای اشکی ممکن است؟
پاسخ در بسیاری از موارد مثبت است.
جراحی اندوسکوپی مجرای اشکی، اگر با ارزیابی دقیق، انتخاب صحیح بیمار و همکاری بینرشتهای انجام شود، میتواند در بیماران پرخطر و دارای اختلالات انعقادی روشی ایمن و مؤثر باشد. این روش بهویژه برای بیمارانی که کاندید مناسبی برای بیهوشی عمومی نیستند، اهمیت بالینی ویژهای دارد و میتواند بدون افزایش ریسک غیرضروری، مشکل ریزش اشک و عفونتهای مکرر کیسه اشکی را برطرف کند.
وجود بیماریهایی مانند مشکلات قلبی، دیابت یا مصرف داروهای رقیقکننده خون بهمعنای کنار گذاشتن درمان نیست؛ بلکه به این معناست که تصمیمگیری باید آگاهانهتر و فردمحورتر انجام شود.
دکتر محمد حسن ریختهگر، فوق تخصص اکولوپلاستیک و جراحیهای مجرای اشکی، با تجربه گسترده در مدیریت بیماران پرخطر، ارزیابی دقیق وضعیت انعقادی و بهکارگیری تکنیکهای پیشرفته کنترل خونریزی، امکان انتخاب ایمنترین و مؤثرترین مسیر درمانی را فراهم میکنند.
برای بررسی تخصصی شرایط خود و اطمینان از امکان انجام ایمن جراحی، میتوانید از طریق وبسایت اقدام به رزرو نوبت مشاوره نمایید.
درمان مؤثر، حتی در شرایط پرخطر، با تصمیم درست کاملاً دستیافتنی است.
سوالات متداول (FAQ) درباره جراحی اندوسکوپی مجرای اشکی در بیماران پرخطر
- آیا جراحی اندوسکوپی مجرای اشکی در بیماران با اختلال انعقادی خطرناک است؟
در صورت کنترل مناسب وضعیت انعقادی و انتخاب صحیح بیمار، این جراحی میتواند با ریسک قابل قبول انجام شود. - آیا لازم است داروهای ضدانعقاد قبل از جراحی قطع شوند؟
بسته به نوع دارو و وضعیت بیمار، ممکن است نیاز به قطع موقت، کاهش دوز یا بریجتراپی باشد که باید با نظر پزشک معالج انجام شود. - آیا بیحسی موضعی برای بیماران پرخطر مناسبتر است؟
در بسیاری از موارد بله؛ زیرا ریسکهای بیهوشی عمومی را کاهش میدهد. - احتمال خونریزی بعد از جراحی چقدر است؟
خونریزی خفیف شایع است، اما خونریزی شدید در صورت رعایت اصول جراحی و مراقبتهای بعد از عمل نادر خواهد بود.